Dopo la seconda guerra mondiale, la psicologia divenne una scienza dedicata prevalentemente alla cura della malattia. Di conseguenza, un numero sproporzionato di studi in psicologia si è concentrato sulla psicopatologia e su fattori che rendono la vita disfunzionale. Al contrario, poche ricerche negli anni successivi alla seconda guerra mondiale si concentrarono sui fattori che promuovono il benessere psicologico. Ad esempio, un’analisi del rapporto tra argomenti positivi e negativi nelle pubblicazioni di psicologia dalla fine del XIX secolo al 2000 ha rivelato un rapporto superiore a 2:1 a favore degli argomenti negativi (Linley, 2006). Questo focus sulla psicopatologia e sui marcatori della malattia psicologica è stato definito come modello di malattia del funzionamento umano. Il modello della malattia può essere facilmente spiegato dall’immagine di seguito riportata.
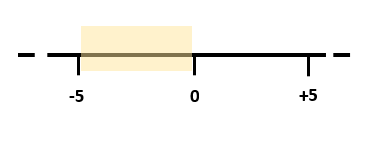
In questa immagine, -5 rappresenta la sofferenza causata dai problemi, 0 rappresenta l’assenza di sofferenza di questi problemi e +5 rappresenta una vita soddisfacente e piena. Il modello di malattia è focalizzato sulla sezione da -5 a 0. Gli interventi basati su questo modello hanno l’obiettivo di aiutare le persone a passare da -5 a 0. In un contesto clinico, ciò potrebbe significare che un terapeuta mira a ridurre i sintomi e prevenire le ricadute. L’obiettivo finale (0 punti) viene raggiunto quando il paziente non presenta più sintomi diagnosticabili di psicopatologia come descritto nel Manuale diagnostico e statistico dei disturbi mentali (DSM). Il modello di malattia è stato ed è il punto di vista dominante per molti ricercatori e professionisti, e ha creato e diffuso alcuni malintesi importanti che sono spesso trascurati o ignorati. La consapevolezza di questi fraintendimenti ha contribuito allo sviluppo della psicologia positiva, delle scienze del benessere e della filosofia positiva così come le conosciamo oggi. In questo e nei successivi articoli, illustriamo alcuni malintesi essenziali e idee errate che si basano sul focus del modello di malattia:
1. Correggere ciò che è sbagliato porta al benessere
Alla base della debolezza del modello di malattia c’è la convinzione che riparare ciò che è sbagliato ristabilirà automaticamente il benessere. Tuttavia, per quanto poco intuitivo possa sembrare, la felicità e l’infelicità non sono sullo stesso continuum. L’affetto positivo non è l’opposto degli affetti negativi (Cacioppo & Berntson, 1999). Liberarsi della rabbia, della paura e della depressione non porterà automaticamente alla pace, all’amore e alla gioia. In modo simile, le strategie per ridurre la paura, la rabbia o la depressione non sono identiche alle strategie per massimizzare la pace, la gioia o il significato della vita. Infatti, a partire dalla stessa Organizzazione Mondiale della Sanità, molti studiosi hanno sostenuto che la salute non è semplicemente l’assenza di malattia o qualcosa di negativo, ma invece è la presenza di qualcosa di positivo. Questa visione è illustrata nella definizione di salute mentale dell’Organizzazione Mondiale della Sanità (2005): “Uno stato di benessere in cui l’individuo realizza le proprie capacità, può far fronte alle normali tensioni della vita, può lavorare in modo produttivo e fruttuoso ed è in grado di dare un contributo alla sua comunità”. A sostegno di questa visione, un crescente corpo di ricerca mostra che l’assenza di malattia mentale non implica la presenza di salute mentale; e, l’assenza di salute mentale non implica la presenza di malattie mentali (Keyes, 2005; Keyes, 2008; Lamers, 2011). Si è rilevato sperimentalmente che sebbene un punteggio più alto sul benessere soggettivo sia correlato con meno disturbi psicologici e viceversa, questa relazione è tutt’altro che perfetta. In altre parole, ci sono persone che soffrono di un disturbo, ma vivono ancora un livello relativamente alto di benessere soggettivo, e ci sono persone che riportano bassi livelli di benessere soggettivo ma sperimentano pochi sintomi psicopatologici. Questo risultato è stato replicato in studi che utilizzano diverse misure e popolazioni, ad esempio, negli adolescenti americani tra 12 e 18 anni (Keyes, 2005), adulti sudafricani (Keyes, 2008) e adulti olandesi (Lamers, 2011).
2. Un coping efficace si riflette in una riduzione degli stati psicologici negativi
In genere, gli interventi psicologici mirano a ridurre gli stati psicologici negativi, come le emozioni negative o lo stress. Coerentemente con il modello della malattia, tale obiettivo si basa sul presupposto che una riduzione degli stati negativi determini automaticamente un miglioramento del benessere (o meno problemi). È interessante notare, invece, che diversi studi hanno smentito questo. Un’illustrazione elegante di questo principio si trova nella letteratura sulla dietetica; la ricerca ha rivelato che non è l’assenza di stress ad essere correlata al successo del mantenimento del peso, ma piuttosto la capacità di affrontare efficacemente lo stress (si veda, ad esempio, Gormally, Rardin & Black, 1980).
Risultati simili sono stati ottenuti nel campo del lavoro, con numerosi studi che evidenziano le conseguenze negative dello stress sul posto di lavoro (Fletcher & Payne, 1980). È interessante notare che la ricerca ha anche dimostrato che non è l’esperienza dello stress ad essere responsabile del suo acclamato effetto negativo sulla salute, ma il modo in cui i dipendenti affrontano lo stress percepito. In breve, questi risultati suggeriscono che esiste un vantaggio clinico nel concentrarsi sulla costruzione di punti di forza delle persone in modo che possano far fronte a esperienze difficili anziché concentrarsi esclusivamente sulla riduzione delle esperienze negative.
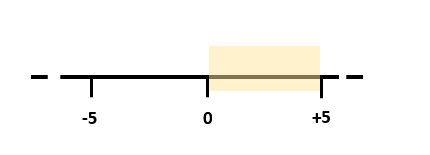
Piuttosto che cercare di eliminare le esperienze negative (passando da -5 a 0), sembra importante anche impiegare abilità di coping che promuovano il benessere (verso +5), nonostante l’attenzione del terapeuta e del paziente sia più orientata istintivamente a contrastare e combattere le esperienze negative. A sostegno di questa ipotesi, la ricerca esistente dimostra che indipendentemente dal livello di stress, le risorse personali sono associate al benessere psicologico (Cohen, 1982; Holahan & Moos, 1986; Kobasa, Maddi, & Kahn, 1982; Nelson & Cohen, 1983).
Se vuoi proseguire con la seconda parte dell’articolo, clicca qui.








Lascia un Commento
Vuoi partecipare alla discussione?Sentitevi liberi di contribuire!